El dolor menstrual no es normal (aunque sea frecuente)
En los últimos años se repite mucho una frase en redes: “la regla no debería doler”.
Y, sin embargo, la realidad para muchas mujeres es muy distinta. La regla duele. A veces poco, a veces mucho. Y en algunos casos, ese dolor condiciona por completo el día a día.
Desde la ginecología, el dolor menstrual recibe un nombre concreto: dismenorrea. Es, de hecho, uno de los principales motivos de consulta ginecológica. Esto nos da una pista importante: que sea frecuente no significa que sea normal.
Normalizar el dolor menstrual tiene un coste.
Cuando asumimos que “es lo que toca”, dejamos de preguntarnos por qué ocurre y qué se puede hacer para aliviarlo. Y el cuerpo, cuando duele de forma recurrente, está pidiendo atención.
Además, cuando hablamos de dolor menstrual no nos referimos solo al dolor en el bajo vientre. Muchas mujeres experimentan:
- migrañas asociadas al ciclo,
- dolor en los pechos,
- sensación de inflamación general,
- molestias articulares o musculares.
Incluso en etapas en las que ya no hay menstruación —como la perimenopausia o la menopausia— el dolor puede persistir en forma de inflamación crónica, migrañas o malestar corporal difuso. Por eso, entender el origen del dolor es clave, más allá de si hay o no sangrado.
El primer paso del autocuidado menstrual real no es aguantar, sino dejar de normalizar el dolor.
El segundo, comprender qué lo provoca. Y ahí es donde entra en juego un concepto central: la inflamación.
En el siguiente bloque veremos qué ocurre en el cuerpo durante el ciclo y por qué la inflamación es una de las piezas clave para entender el dolor menstrual… y también cómo empezar a aliviarlo.
La verdad sobre el dolor menstrual
Para entender por qué duele la regla —y por qué ese dolor puede persistir incluso más allá de la menstruación— es imprescindible hablar de inflamación.
Durante cada ciclo menstrual, el útero se prepara para desprender el endometrio. Para que este proceso ocurra, el cuerpo produce unas sustancias llamadas prostaglandinas. Su función es provocar las contracciones del útero que permiten expulsar ese tejido.
El problema no son las prostaglandinas en sí. El problema aparece cuando hay un desequilibrio.
Existen prostaglandinas con efecto inflamatorio y otras con efecto antiinflamatorio. Cuando predominan las primeras, las contracciones uterinas se vuelven más intensas, más prolongadas y más dolorosas. Es como si el útero estuviera sometido a un esfuerzo constante, sin descanso.
Este exceso de prostaglandinas inflamatorias explica por qué:
- el dolor es más intenso en algunas mujeres,
- aparecen cólicos incapacitantes,
- el malestar no se limita solo al bajo vientre, sino que se acompaña de inflamación general, migrañas o dolor corporal.
Aquí es donde suele entrar en juego la solución rápida: los antiinflamatorios de farmacia. Estos fármacos actúan bloqueando la producción de prostaglandinas inflamatorias y, en muchos casos, alivian el dolor de forma puntual.
Pero bloquear no es lo mismo que resolver.
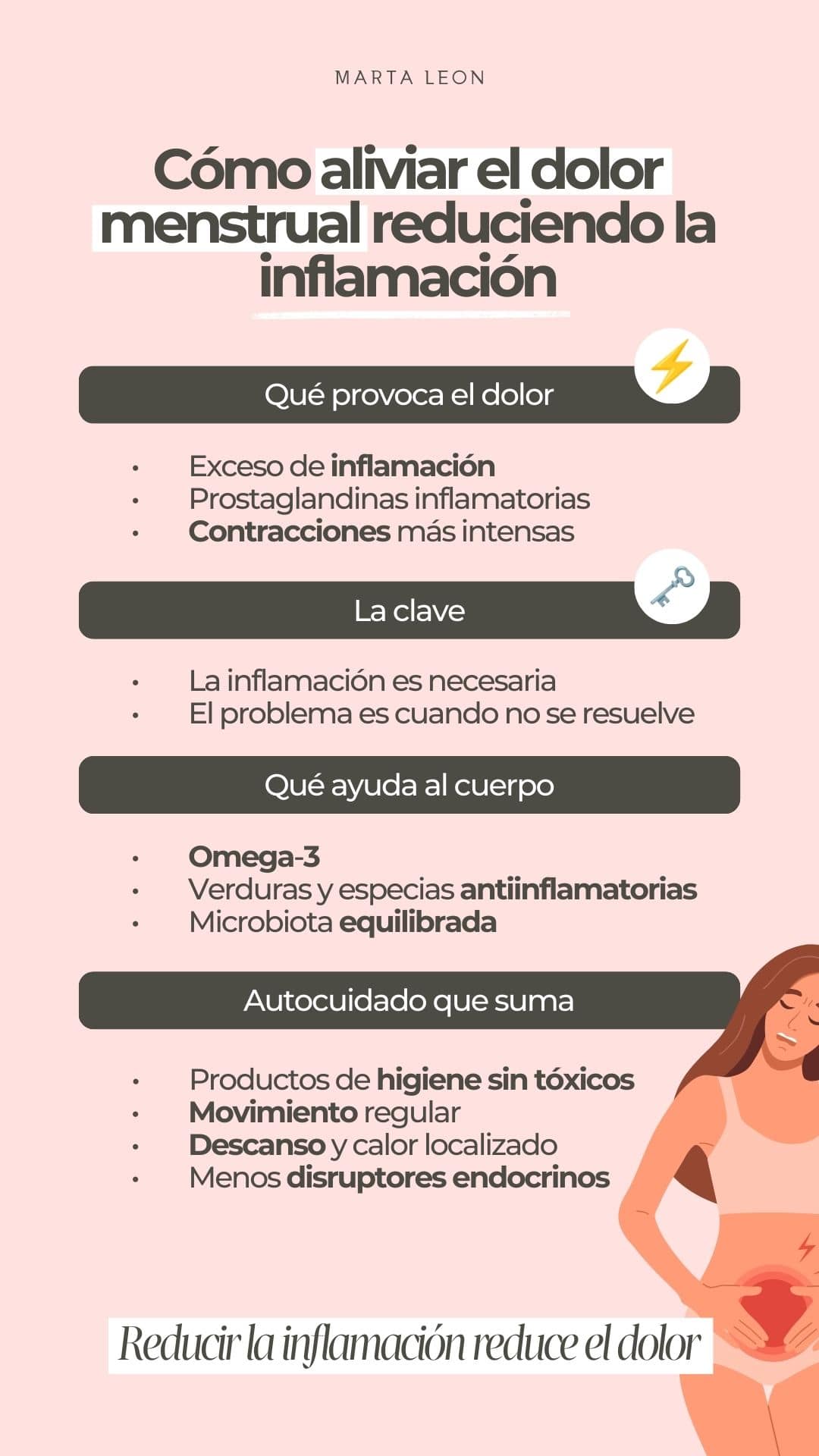
La inflamación es un proceso necesario. Forma parte de la fisiología normal del ciclo menstrual. El problema aparece cuando esa inflamación no se resuelve bien y se cronifica. En ese contexto, el dolor deja de ser un episodio puntual y pasa a repetirse mes tras mes, o a manifestarse de otras formas a lo largo del tiempo.
Aquí está una de las claves más importantes del autocuidado menstrual:
no se trata de eliminar la inflamación, sino de ayudar al cuerpo a gestionarla y resolverla de forma eficiente.
Cuando el cuerpo cuenta con los recursos adecuados —a través de la alimentación, el estilo de vida y un entorno menos inflamatorio— puede producir más prostaglandinas antiinflamatorias, equilibrar la respuesta inflamatoria y reducir el dolor de forma progresiva.
Por el contrario, hay factores que favorecen que esa inflamación se mantenga o se intensifique:
- una alimentación rica en azúcar, ultraprocesados y grasas de mala calidad,
- el consumo de alcohol, especialmente en la fase lútea,
- el estrés crónico,
- dormir poco o mal,
- el sedentarismo,
- la exposición constante a disruptores endocrinos.
En algunos casos, además, existen desequilibrios hormonales o patologías como la endometriosis, el síndrome de ovario poliquístico o los miomas. En estas situaciones, el abordaje desde el estilo de vida es especialmente importante, aunque siempre debe ir acompañado de seguimiento profesional.
Entender que el dolor menstrual tiene una base inflamatoria cambia por completo la forma de abordarlo.
Y abre la puerta a la siguiente pregunta clave: qué podemos hacer, en la práctica, para ayudar al cuerpo a resolver esa inflamación.
En el siguiente bloque veremos cuáles son los pilares nutricionales que juegan un papel fundamental en este proceso.
Alimentación antiinflamatoria práctica
Si el dolor menstrual tiene una base inflamatoria, la pregunta lógica es:
¿Qué necesita el cuerpo para resolver bien esa inflamación?
Desde la alimentación, hay tres pilares fundamentales que marcan la diferencia. No se trata de hacerlo perfecto ni de cambiarlo todo de golpe, sino de entender qué alimentos ayudan al cuerpo a modular el dolor y cuáles lo empeoran.
Omega-3: el pilar antiinflamatorio
El omega-3 es uno de los nutrientes con mayor evidencia en la modulación de la inflamación. Su papel principal es favorecer la producción de prostaglandinas antiinflamatorias, las que ayudan a reducir el dolor en lugar de intensificarlo.
Aumentar el consumo de omega-3 ya supone una mejora, independientemente del momento del ciclo. De hecho, incorporar un día más de pescado a la semana puede traducirse en menos necesidad de antiinflamatorios durante la regla.
Las principales fuentes son:
- pescado azul pequeño como sardinas, boquerones o caballa,
- semillas de lino y chía, siempre molidas para facilitar su absorción,
- nueces en pequeñas cantidades.
En casos de dolor menstrual intenso, migrañas menstruales o endometriosis, la alimentación puede no ser suficiente por sí sola. En estas situaciones, la suplementación con omega-3 de calidad, especialmente rica en EPA, puede ser un apoyo importante.
Si me has escuchado alguna vez te sonará eso de que “un día más de pescado a la semana es un ibuprofeno menos con la regla”.
Y digo 1 día más, porque aumentarlo (independientemente de cuando tomes) ya mejora. Pero si quieres hacerlo bien te propongo que cada semana incluyas:.
- Pescado azul pequeño – sardinas, boquerones, caballa. Mínimo 3 veces por semana. Si tomas conservas, cambia el atún por caballa (misma cantidad de omega, y mucho menos metal pesado).
- Semillas de lino + chía molidas – una cucharada en tu desayuno (bien en tu yogur/kéfir o bien espolvoreada en tu tostada.
- Nueces – un puñadito pequeño al día
Y suplementos.
Sí, porque si tienes endometriosis, migrañas o dolor menstrual intenso. La alimentación es importante pero necesitarás un empujoncito más. En este caso, asegurar un buen aporte de omega 3 (sobre todo de EPA es importante).
Mira siempre ingredientes y la concentración de EPA antes de comprarlo y si es de menos de 500 mg la perla, no te interesa).

Verduras y especias que ayudan a resolver la inflamación
El segundo pilar tiene que ver con qué tipo de vegetales y especias predominan en el plato, especialmente en los días previos a la menstruación, cuando la inflamación tiende a aumentar.
Algunos alimentos destacan por su efecto modulador del dolor:
- Verduras de hoja verde oscura como espinacas, kale o acelgas, ricas en magnesio y ácido fólico, que ayudan a relajar la musculatura uterina.
- Crucíferas como brócoli, coliflor, col o bimi, que participan en el metabolismo de los estrógenos.
- Cúrcuma, una de las especias con mayor capacidad antiinflamatoria, especialmente cuando se consume con pimienta negra y una fuente de grasa.
- Jengibre, útil para aliviar inflamación y dolor, también en forma de infusión.
Estas especias no actúan como un analgésico inmediato, sino como una ayuda sostenida para que el cuerpo gestione mejor la respuesta inflamatoria.
La infusión estrella para la fase premenstrual es el curcuma latte, que además es super fácil de preparar.

Microbiota: una pieza clave que no se puede ignorar
No hay una buena resolución de la inflamación sin la participación de la microbiota intestinal. Hoy sabemos que la microbiota regula procesos inflamatorios en todo el cuerpo, incluido el útero, y participa en la síntesis de prostaglandinas antiinflamatorias.
Cuando la microbiota está alterada, la inflamación tiende a cronificarse y el dolor se intensifica.
Por eso, el tercer pilar consiste en incorporar alimentos fermentados de forma regular, como:
- kéfir,
- chucrut,
- miso,
- kombucha.
No hace falta consumir grandes cantidades. Un poco cada día es suficiente para apoyar a la microbiota y favorecer un entorno menos inflamatorio.
Estos tres pilares —omega-3, verduras y especias antiinflamatorias, y fermentados— constituyen la base nutricional del autocuidado menstrual.
Pero incluso haciendo estos cambios, hay algo que puede estar boicoteando todo el esfuerzo sin que nos demos cuenta.
En el siguiente bloque hablaremos de productos cotidianos y hábitos que aumentan la inflamación, y de por qué revisar lo que usamos en contacto con el cuerpo también forma parte del cuidado hormonal.
Autocuidado menstrual desde el estilo de vida
La alimentación es una base fundamental para reducir la inflamación, pero no actúa sola. El dolor menstrual —y el dolor hormonal en general— también está profundamente influido por lo que usamos, cómo nos movemos y cómo gestionamos el estrés.
El autocuidado menstrual real va mucho más allá del plato.
Productos de higiene femenina: un factor que suele pasarse por alto
Durante la menstruación —y en ocasiones también fuera de ella— muchas mujeres utilizan compresas, tampones o salvaslips sin haberse planteado qué contienen.
Una gran parte de los productos convencionales incluyen sustancias que el cuerpo no necesita: restos de blanqueantes, fragancias sintéticas, plásticos y otros compuestos que actúan como disruptores endocrinos. Estos productos están en contacto directo con una de las mucosas más absorbentes del cuerpo, en una zona cálida y húmeda, lo que facilita aún más su absorción.
Si existe inflamación de base, esta exposición puede contribuir a intensificar el dolor menstrual, el dolor mamario o incluso las migrañas hormonales.
Por eso, revisar los productos de higiene íntima suele ser uno de los primeros cambios con mayor impacto dentro del autocuidado menstrual. Hoy en día existen alternativas mucho más respetuosas, como compresas y tampones de algodón 100 % ecológico, copas menstruales, compresas de tela o braguitas menstruales.
Si se está haciendo el esfuerzo de mejorar la alimentación y el estilo de vida, tiene sentido evitar sustancias innecesarias justo en esos días.
Movimiento: una herramienta antiinflamatoria infravalorada
El cuerpo necesita movimiento para resolver la inflamación. El ejercicio moderado mejora la circulación pélvica, favorece la eliminación de mediadores inflamatorios y contribuye a una mejor producción de prostaglandinas antiinflamatorias.
No se trata de entrenar más ni de forzar el cuerpo. Lo ideal es un movimiento regular, unas tres veces por semana, adaptado a cada momento del ciclo y a cada etapa vital. Caminar, nadar, bailar, yoga o ejercicio de fuerza suave son opciones válidas.
Durante la menstruación, el movimiento puede seguir estando presente, pero de forma más suave. Algunas mujeres se sienten mejor caminando despacio; otras necesitan descanso. Ambas opciones son correctas. La clave está en escuchar el cuerpo y respetar sus ritmos.
Estrés y descanso: dos piezas inseparables
El estrés crónico mantiene elevados los niveles de cortisol y adrenalina, lo que interfiere con el equilibrio hormonal y favorece una mayor producción de prostaglandinas inflamatorias. El resultado suele ser un aumento del dolor y de la inflamación.
Dormir bien es una de las herramientas más potentes para modular esta respuesta. Durante la menstruación, el cuerpo suele necesitar algo más de descanso que en otros momentos del ciclo.

Además del sueño, pequeñas prácticas diarias ayudan a calmar el sistema nervioso:
- respiración consciente por la nariz,
- técnicas sencillas como la respiración cuadrada,
- tiempo al aire libre y contacto con la naturaleza.
Estas estrategias favorecen la liberación de endorfinas y serotonina, dos analgésicos naturales que contribuyen a aliviar el dolor.
Calor localizado y protección del vientre
El calor es una herramienta sencilla y muy eficaz para aliviar el dolor menstrual. Aplicado en el bajo vientre o la zona lumbar, ayuda a relajar la musculatura uterina y a disminuir la intensidad de las contracciones.
Puede utilizarse una bolsa de agua caliente o un saquito de semillas, que mantiene el calor de forma progresiva y resulta especialmente reconfortante en los días de dolor o frío.
Además del calor puntual, proteger el vientre de los cambios bruscos de temperatura es clave. Aquí entra en juego el uso del haramaki, una prenda de origen japonés diseñada para mantener caliente el abdomen y la zona lumbar. Este tipo de protección térmica resulta útil no solo durante la menstruación, sino también en perimenopausia, en ambientes fríos o durante viajes.
El autocuidado menstrual no consiste en hacer una sola cosa bien, sino en reducir la carga inflamatoria global a la que sometemos al cuerpo cada día. Alimentación, productos, movimiento, descanso y calor trabajan juntos.
En el siguiente bloque veremos qué papel juegan los suplementos y cuándo pueden ser un apoyo útil en el dolor menstrual y hormonal.
El papel de los suplementos en el dolor menstrual
A lo largo de este artículo hemos insistido en una idea clave: la base del alivio del dolor menstrual está en la alimentación y el estilo de vida. Los suplementos no sustituyen estos pilares, pero en algunos casos pueden ser un apoyo interesante cuando el dolor es intenso o persistente.
No se trata de tomar más cosas, sino de entender cuándo y por qué pueden ayudar.
Magnesio: relajación muscular y alivio del cólico
El magnesio, especialmente en forma de bisglicinato, actúa como relajante muscular. En el contexto del dolor menstrual, su efecto principal es ayudar a relajar la musculatura uterina, lo que puede reducir la intensidad de los cólicos.
Muchas mujeres con dolor menstrual presentan niveles bajos de magnesio o un mayor consumo del mismo en situaciones de estrés. En estos casos, una suplementación bien indicada puede marcar la diferencia, sobre todo si se acompaña de cambios en la alimentación.
Vitamina B6: apoyo al equilibrio hormonal
La vitamina B6 participa en la regulación de la actividad hormonal y puede ayudar a mejorar la tolerancia al dolor menstrual, especialmente cuando se combina con magnesio.
Uno de sus efectos más relevantes es su relación con la progesterona. Cuando los niveles de esta hormona son bajos o su acción está alterada, el dolor y otros síntomas del ciclo pueden intensificarse. La B6 puede contribuir a mejorar este equilibrio, siempre dentro de un enfoque global.
Vitamina D: una pieza clave que a menudo falta
La vitamina D no solo es importante para la salud ósea. Hoy se sabe que desempeña un papel fundamental en la regulación del sistema inmune y en el control de la inflamación.
Cuando existe déficit de vitamina D, el dolor menstrual suele ser más persistente y difícil de aliviar. Esto es especialmente frecuente en mujeres con endometriosis, en las que los niveles bajos de vitamina D son muy habituales.
Por eso, más que suplementar a ciegas, es importante revisar los niveles y asegurar un aporte adecuado cuando existe déficit.
Un apunte importante sobre la suplementación
Los suplementos pueden ser útiles, pero no actúan de forma aislada. Su efecto es mucho mayor cuando:
- la alimentación es antiinflamatoria,
- la microbiota está cuidada,
- el estrés está mejor gestionado,
- y la carga tóxica diaria se reduce.
Entenderlos como una ayuda puntual, y no como la solución principal, evita frustraciones y expectativas poco realistas.
En el siguiente bloque hablaremos de un aspecto que muchas veces se pasa por alto y que puede estar interfiriendo con todo lo anterior: los disruptores endocrinos presentes en la cocina.
La cocina como fuente invisible de inflamación hormonal
Hay un aspecto del autocuidado menstrual que suele pasar desapercibido y que, sin embargo, puede estar interfiriendo con todo lo que hemos visto hasta ahora: la cocina.
Es posible llevar una alimentación antiinflamatoria impecable, elegir buenos alimentos y cuidar la microbiota… y aun así seguir expuestas a sustancias que favorecen la inflamación hormonal sin darnos cuenta.
Disruptores endocrinos en los utensilios de cocina
Muchos utensilios de uso cotidiano —especialmente sartenes y ollas con recubrimientos antiadherentes— pueden liberar sustancias conocidas como PFAS (sustancias perfluoradas). Estos compuestos actúan como disruptores endocrinos y se asocian a alteraciones hormonales y a un aumento de la carga inflamatoria del organismo.
Cuando estos materiales se calientan o se deterioran con el uso, la exposición puede ser continua y silenciosa, justo en algo tan básico como cocinar a diario.
Esto cobra especial importancia en situaciones de mayor sensibilidad hormonal, como:
- dolor menstrual persistente,
- endometriosis,
- migrañas hormonales,
- embarazo o lactancia,
- o simplemente cuando se busca reducir la inflamación de base.
Materiales más seguros para cocinar
Reducir la exposición a disruptores endocrinos en la cocina no implica hacerlo perfecto ni cambiarlo todo de golpe. Se trata de revisar poco a poco los materiales que usamos y priorizar opciones más estables y seguras.
Los materiales mejor tolerados desde el punto de vista hormonal son:
- acero inoxidable,
- hierro fundido
- vidrio,
- borosilicato,
- cerámica libre de PFOA y PFAS.
Evitar plásticos, teflones deteriorados y antiadherentes de baja calidad es una forma sencilla de disminuir la carga inflamatoria diaria.
Autocuidado hormonal: una visión global
El cuidado hormonal no se limita a lo que comemos, sino que abarca todo el proceso:
qué compramos, cómo lo cocinamos y con qué materiales lo hacemos.
Reducir la exposición a disruptores endocrinos en la cocina es una pieza más del puzle del autocuidado menstrual y hormonal. Cuando se suma a una alimentación adecuada, a una microbiota cuidada y a un estilo de vida coherente, el impacto sobre la inflamación puede ser significativo.
En el siguiente bloque abordaremos una pregunta importante: cuándo es necesario consultar con un profesional y qué señales conviene no pasar por alto.
¿Cuándo consultar con un profesional?
Hablar de autocuidado menstrual y de cambios en el estilo de vida no significa que el dolor deba gestionarse siempre en solitario. Hay situaciones en las que pedir ayuda profesional no solo es recomendable, sino necesario.
Si existe dolor menstrual, lo ideal es haber consultado ya. El problema es que muchas mujeres sí lo han hecho… y no siempre se han sentido escuchadas.
Señales que no conviene normalizar
Hay ciertos signos que indican que el dolor necesita una valoración más profunda:
- dolor menstrual intenso que interfiere con la vida diaria,
- necesidad constante de analgésicos para poder funcionar,
- dolor que no mejora con el paso de los años,
- migrañas hormonales frecuentes,
- dolor pélvico persistente incluso fuera de la menstruación.
En estos casos, es importante descartar o confirmar situaciones como la endometriosis, el síndrome de ovario poliquístico, los miomas u otros desequilibrios hormonales.
Autocuidado y acompañamiento profesional no se excluyen
El enfoque desde la alimentación, la microbiota, el movimiento y la reducción de la carga inflamatoria es especialmente útil cuando existe un diagnóstico previo. Pero no sustituye al seguimiento médico.
Ambas cosas se complementan.
El autocuidado ayuda a mejorar la calidad de vida y a reducir la inflamación de base, mientras que el acompañamiento profesional permite evaluar cada caso de forma individual y ajustar el abordaje cuando es necesario.
Un mensaje importante
Si has pedido ayuda y no te has sentido validada, no te conformes.
El dolor no es algo que haya que aguantar sin más. Seguir buscando a un profesional que escuche, explique y acompañe forma parte del cuidado de la salud.
Ninguna mujer merece convivir con dolor crónico por falta de información o de escucha.
Preguntas frecuentes
¿Cómo aliviar rápido el dolor menstrual?
El alivio más inmediato suele venir de relajar la musculatura y el sistema nervioso. El calor localizado en el bajo vientre o la zona lumbar ayuda a disminuir la intensidad de las contracciones. Además, una respiración lenta y consciente puede reducir la percepción del dolor al calmar el sistema nervioso.
Estas medidas pueden aliviar el dolor de forma puntual, mientras se trabaja en reducir la inflamación que está en la base del problema.
¿Qué hacer cuando el dolor de la regla es muy fuerte?
Cuando el dolor menstrual es intenso, lo primero es no normalizarlo. Es importante reducir la inflamación desde varios frentes:
- una alimentación antiinflamatoria rica en omega-3, verduras y especias,
- el cuidado de la microbiota con alimentos fermentados,
- la revisión de los productos de higiene íntima para evitar disruptores endocrinos,
- el descanso y la gestión del estrés.
Si el dolor interfiere con la vida diaria o no mejora con el tiempo, es recomendable consultar con un profesional y buscar un acompañamiento que tenga en cuenta el cuerpo de forma global.
¿Cómo calmar los cólicos en 5 minutos?
No existen soluciones instantáneas que funcionen igual para todas las mujeres. Sin embargo, aplicar calor local en el vientre y adoptar una respiración lenta y profunda puede ayudar a relajar la musculatura uterina y aliviar los cólicos en poco tiempo.
Estas estrategias pueden ofrecer alivio rápido, aunque el control del dolor a largo plazo requiere abordar la inflamación de base.
¿Qué té es bueno para aliviar el dolor menstrual?
Las infusiones con efecto antiinflamatorio pueden ser un buen apoyo. El jengibre es una opción habitual para aliviar molestias asociadas al ciclo. La cúrcuma, tomada en forma de curcuma latte y acompañada de pimienta negra y una grasa, también ayuda a modular la inflamación.
Estas infusiones funcionan mejor cuando se integran dentro de un enfoque continuado de alimentación y autocuidado.
Pequeños cambios que sí marcan la diferencia
A lo largo de este artículo hemos visto que el dolor menstrual —y el dolor hormonal en general— no aparece porque sí. Tiene una base fisiológica clara y, en muchos casos, una relación directa con la inflamación.
La buena noticia es que hay margen de mejora.
No desde la exigencia ni desde la perfección, sino desde pequeños cambios sostenidos en el tiempo.
Reducir la inflamación pasa por cuidar varios frentes a la vez:
- una alimentación antiinflamatoria,
- una microbiota equilibrada,
- productos que no añadan más carga tóxica,
- movimiento adaptado al cuerpo,
- descanso y gestión del estrés,
- y un entorno que acompañe, no que irrite.
No hace falta hacerlo todo de golpe.
Elige un punto de partida, sé constante y dale tiempo al cuerpo para responder. La inflamación no se crea en un día, y tampoco se resuelve de la noche a la mañana.
Y, sobre todo, recuerda esto: el dolor no es algo que tengas que normalizar. Entender tu cuerpo y cuidarlo de forma coherente es una forma de respeto hacia ti misma.







0 comentarios